Prečni zlom z rahlim ali brez zdrobitve: v primeru zloma metakarpalne kosti (vratu ali diafize) se zlom poravna z ročno trakcijo. Proksimalna falanga je maksimalno upognjena, da se izpostavi glavica metakarpalne kosti. Naredi se 0,5–1 cm dolg prečni rez in ekstenzorna tetiva se vzdolžno potegne v srednjo črto. Pod fluoroskopskim vodenjem smo vzdolž vzdolžne osi zapestja vstavili 1,0 mm vodilno žico. Konica vodilne žice je bila topa, da bi se izognili penetraciji v kortikal in olajšali drsenje znotraj medularnega kanala. Po fluoroskopski določitvi položaja vodilne žice smo subhondralno kostno ploščico izvrtali samo z votlim svedrom. Ustrezno dolžino vijaka smo izračunali na podlagi predoperativnih slik. Pri večini zlomov metakarpalne kosti, z izjemo pete metakarpalne kosti, uporabljamo vijak s premerom 3,0 mm. Uporabili smo votle vijake AutoFIX brez glave (little Bone Innovations, Morrisville, PA). Največja uporabna dolžina 3,0 mm vijaka je 40 mm. To je krajše od povprečne dolžine metakarpalne kosti (približno 6,0 cm), vendar dovolj dolgo, da se navoji v hrbtenjači zavarujejo in tako zagotovijo varno pritrditev vijaka. Premer hrbtenjače pete metakarpalne kosti je običajno velik, zato smo tukaj uporabili 4,0 mm vijak z največjim premerom do 50 mm. Na koncu postopka zagotovimo, da je kaudalna nit popolnoma zakopana pod hrustančno linijo. Nasprotno pa se je pomembno izogniti pregloboki implantaciji proteze, zlasti v primeru zlomov vratu.
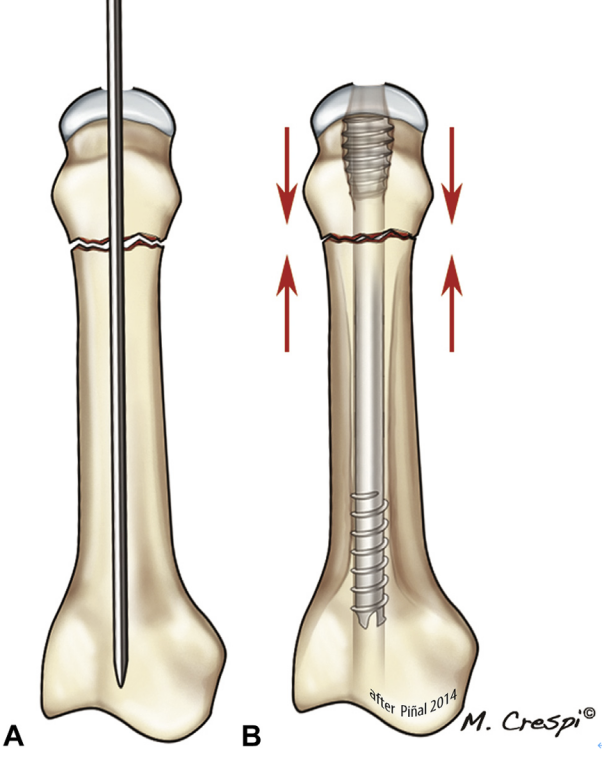
Slika 14 V A tipičen zlom vratu ni zdrobljen in glava zahteva minimalno globino, saj bo skorja B stisnjena.
Kirurški pristop pri prečnem zlomu proksimalne falange je bil podoben (slika 15). Na glavi proksimalne falange smo naredili 0,5 cm prečni rez, pri čemer smo maksimalno upognili proksimalni interfalangealni sklep. Kite smo ločili in vzdolžno umaknili, da smo razkrili glavico proksimalne falange. Pri večini zlomov proksimalne falange uporabljamo 2,5 mm vijak, pri večjih falangah pa 3,0 mm vijak. Največja dolžina trenutno uporabljenega 2,5 mm CHS je 30 mm. Pazimo, da vijakov ne zategnemo preveč. Ker so vijaki samovrtalni in samorezni, lahko z minimalnim uporom prodrejo v bazo falange. Podobna tehnika je bila uporabljena pri zlomih srednje falange, pri čemer se je rez začel na glavi srednje falange, da se je omogočila retrogradna namestitev vijakov.
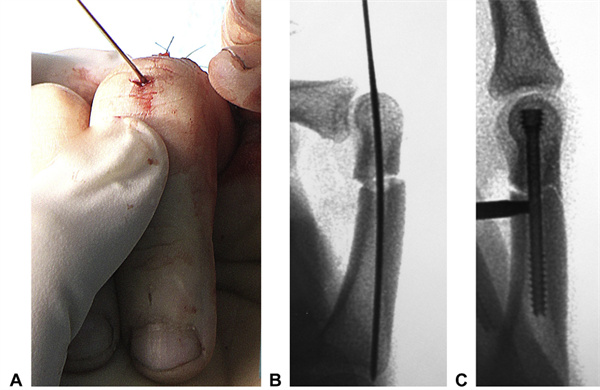
Slika 15 Intraoperativni pogled na primer transverzalne falange. AA Vodilna žica premera 1 mm je bila nameščena skozi majhen transverzalni rez vzdolž vzdolžne osi proksimalne falange. B Vodilna žica je bila nameščena tako, da je omogočila natančno nastavitev repozicioniranja in korekcijo morebitnih rotacij. CA Vstavljena je bila 2,5 mm CHS in zakopana v glavo. Zaradi posebne oblike falang lahko stiskanje povzroči ločitev metakarpalnega korteksa. (Isti pacient kot na sliki 8)
Zdrobljeni zlomi: nepodprta kompresija med vstavljanjem sistema za ortodontsko hirurgijo (CHS) lahko povzroči skrajšanje metakarpalnih kosti in falang (slika 16). Zato smo kljub dejstvu, da je uporaba CHS v takih primerih načeloma prepovedana, našli rešitev za dva najpogostejša scenarija, s katerima se srečujemo.
SLIKA 16 AC Če zlom ni kortikalno podprt, bo zategovanje vijakov povzročilo kolaps zloma kljub popolni redukciji.D Tipični primeri iz avtorjeve serije, ki ustrezajo primerom največjega skrajšanja (5 mm). Rdeča črta ustreza metakarpalni liniji.
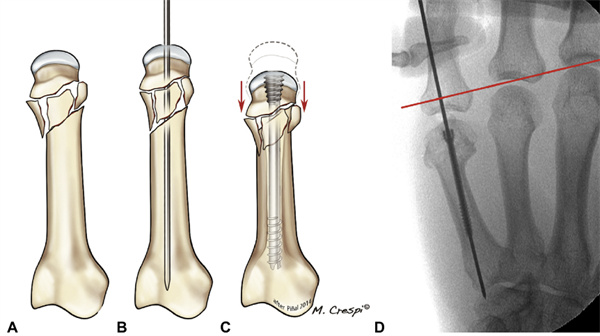
Pri submetakarpalnih zlomih uporabljamo spremenjeno tehniko, ki temelji na arhitekturnem konceptu opornic (tj. strukturnih elementov, ki se uporabljajo za podporo ali ojačitev ogrodja tako, da se uprejo vzdolžni kompresiji in ga tako podpirajo). Z oblikovanjem oblike Y z dvema vijakoma se glava metakarpalne kosti ne zruši; to smo poimenovali opornica v obliki Y. Kot pri prejšnji metodi se vstavi 1,0 mm vzdolžna vodilna žica s topo konico. Ob ohranjanju pravilne dolžine metakarpalne kosti se vstavi še ena vodilna žica, vendar pod kotom glede na prvo vodilno žico, s čimer se oblikuje trikotna struktura. Obe vodilni žici smo razširili z vodenim ugreznikom za razširitev hrbtenjače. Za aksialne in poševne vijake običajno uporabljamo vijake s premerom 3,0 mm oziroma 2,5 mm. Najprej se vstavi aksialni vijak, dokler repni navoj ni poravnan s hrustancem. Nato se vstavi ofsetni vijak ustrezne dolžine. Ker v medularnem kanalu ni dovolj prostora za dva vijaka, je treba dolžino poševnih vijakov skrbno izračunati, aksialne vijake pa je treba pritrditi na aksialne vijake šele, ko so dovolj zakopani v glavico metakarpalne kosti, da se zagotovi ustrezna stabilnost brez izbokline vijaka. Prvi vijak se nato potisne naprej, dokler ni popolnoma zakopan. S tem se izognemo aksialnemu skrajšanju metakarpalne kosti in kolapsu glave, kar lahko preprečimo s poševnimi vijaki. Pogosto izvajamo fluoroskopske preglede, da zagotovimo, da ne pride do kolapsa in da so vijaki medsebojno povezani v medularnem kanalu (slika 17).
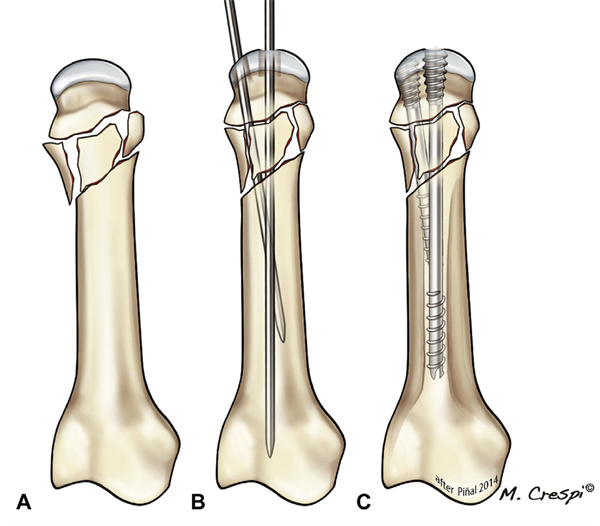
Slika 17 Tehnologija nosilca AC Y
Ko je zdrobitev prizadela dorzalni korteks na dnu proksimalne falange, smo zasnovali spremenjeno metodo; poimenovali smo jo aksialno oporništvo, ker vijak deluje kot nosilec znotraj falange. Po ponovnem namestitvi proksimalne falange je bila aksialna vodilna žica uvedena v medularni kanal čim bolj dorzalno. Nato se vstavi CHS, nekoliko krajši od celotne dolžine falange (2,5 ali 3,0 mm), dokler se njegov sprednji konec ne sreča s subhondralno ploščo na dnu falange. Na tej točki se kaudalni navoji vijaka zaklenejo v medularni kanal in tako delujejo kot notranja opora in opora na dnu falange. Za preprečitev penetracije sklepa je potrebnih več fluoroskopskih pregledov (slika 18). Glede na vzorec zloma so lahko potrebni drugi vijaki ali kombinacije notranjih fiksacijskih naprav (slika 19).
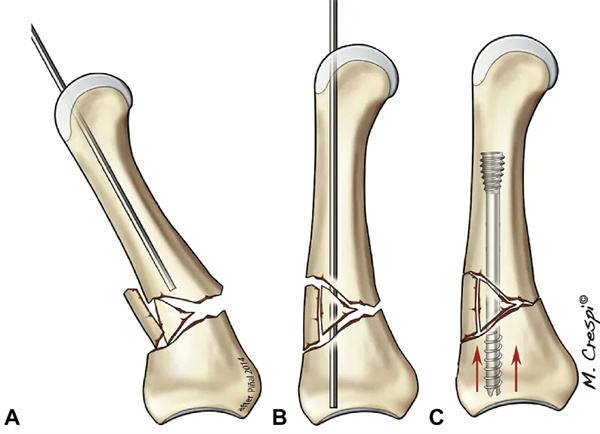
Slika 19: Različne metode fiksacije pri bolnikih s poškodbami zaradi zmečkanin. Hud zdrobljeni submetakarpalni zlom prstanca s kompleksno dislokacijo baze sredinca (rumena puščica kaže na območje zdrobljenega zloma).B Uporabljen je bil standardni 3,0 mm CHS kazalca, 3,0 mm paracenteza zdrobljenega sredinca, y-podpora prstanca (in enostopenjsko presaditev defekta) in 4,0 mm CHS mezinca.F Za prekrivanje mehkih tkiv so bili uporabljeni prosti režnji.C Rentgenski posnetki pri 4 mesecih. Metakarpalna kost mezinca se je zacelila. Drugod so se oblikovale nekatere kostne kraste, kar kaže na sekundarno celjenje zloma.D Eno leto po nesreči je bil režnjek odstranjen; čeprav asimptomatski, je bil iz metakarpalne kosti prstanca odstranjen vijak zaradi suma na intraartikularno penetracijo. Pri zadnjem obisku so bili na vsakem prstu doseženi dobri rezultati (≥240° TAM). Spremembe v metakarpofalangealnem sklepu sredinca so bile očitne pri 18 mesecih.
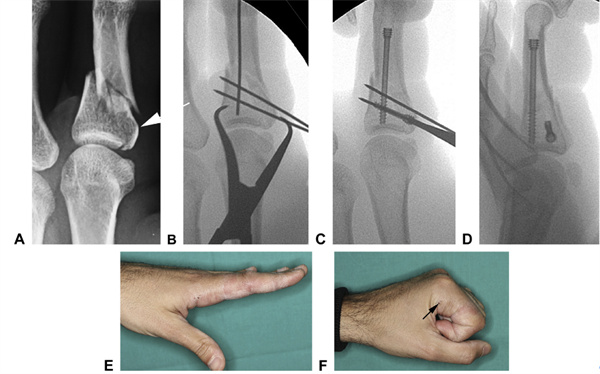
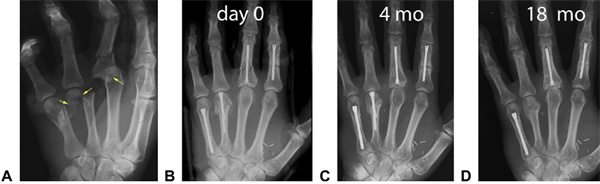
Slika 20 A Zlom kazalca z intraartikularnim iztegom (prikazan s puščicami), ki je bil spremenjen v enostavnejši zlom z B začasno fiksacijo sklepnega zloma z uporabo K-žice.C To je ustvarilo stabilno podlago, v katero je bil vstavljen podporni vzdolžni vijak.D Po fiksaciji je bila konstrukcija ocenjena kot stabilna in omogoča takojšnje aktivno gibanje.E,F Obseg gibanja po 3 tednih (puščice označujejo vstopne točke bazalnih vijakov)
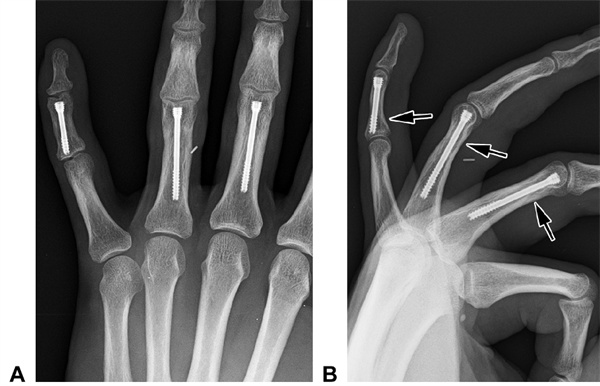
Slika 21 Zadnja ortostatska in B lateralna rentgenska slika pacienta A. Pacientovi trije transverzalni zlomi (označeni s puščicama) so bili zdravljeni s kanuliranimi vijaki premera 2,5 mm. Po dveh letih ni bilo opaziti pomembnih sprememb v interfalangealnih sklepih.
Čas objave: 18. september 2024










