Nepravilno zaraščanje navikularne kosti se pojavi pri približno 5–15 % vseh akutnih zlomov navikularne kosti, nekroza navikularne kosti pa se pojavi pri približno 3 %. Med dejavnike tveganja za nepravilno zaraščanje navikularne kosti spadajo spregledana ali zapoznela diagnoza, proksimalna bližina linije zloma, premik večji od 1 mm in zlom s karpalno nestabilnostjo. Če se ne zdravi, je nezaraščanje navikularne osteohondralne kosti pogosto povezano s travmatskim artritisom, znanim tudi kot nezaraščanje navikularne osteohondralne kosti s kolabirajočo osteoartritisom.
Za zdravljenje nezaraščenosti navikularne osteohondralne kosti se lahko uporabi presaditev kosti z ali brez vaskulariziranega lopute. Vendar pa so pri bolnikih z osteonekrozo proksimalnega pola navikularne kosti rezultati presaditve kosti brez žilne konice nezadovoljivi, stopnja celjenja kosti pa je le 40 %–67 %. Nasprotno pa je lahko stopnja celjenja kostnih presadkov z vaskulariziranimi loputami kar 88 %–91 %. Med glavne vaskularizirane kostne lopute v klinični praksi spadajo distalna loputa radiusa s konico 1,2-ICSRA, kostni presadek + vsadek žilnega snopa, loputa palmarnega radiusa, prosta iliakalna kostna loputa z vaskularizirano konico in medialna femoralna kondilarna kostna loputa (MFC VBG) itd. Rezultati presaditve kosti z vaskularizirano konico so zadovoljivi. Dokazano je, da je prosta MFC VBG učinkovita pri zdravljenju zlomov navikularne kosti s kolapsom metakarpalne kosti, MFC VBG pa uporablja sklepno vejo descendentne kolenske arterije kot glavno trofično vejo. V primerjavi z drugimi loputami MFC VBG zagotavlja zadostno strukturno oporo za obnovitev normalne oblike navikularne kosti, zlasti pri osteohondrozi zloma navikularne kosti z ukrivljeno hrbtno deformacijo (slika 1). Pri zdravljenju navikularne osteohondralne osteonekroze s progresivnim kolapsom karpalnega sistema je bilo poročano, da ima distalni radiusni loput s konico 1,2-ICSRA stopnjo celjenja kosti le 40 %, medtem ko ima MFC VBG stopnjo celjenja kosti 100 %.
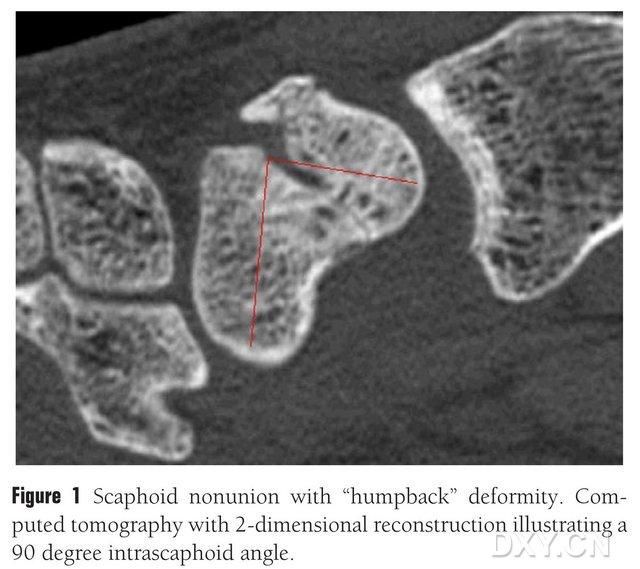
Slika 1. Zlom navikularne kosti z deformacijo "ukrivljen nazaj", CT prikazuje zlomni blok med navikularnima kostema pod kotom približno 90°.
Predoperativna priprava
Po fizičnem pregledu prizadetega zapestja je treba opraviti slikovne preiskave za oceno stopnje kolapsa zapestja. Navadni rentgenski posnetki so uporabni za potrditev lokacije zloma, stopnje premika in prisotnosti resorpcije ali skleroze zlomljenega konca. Posteriorni anteriorni posnetki se uporabljajo za oceno kolapsa zapestja, dorzalne nestabilnosti zapestja (DISI) z uporabo modificiranega razmerja višine zapestja (višina/širina) ≤ 1,52 ali radialnega lunatnega kota, večjega od 15°. MRI ali CT lahko pomagata pri diagnosticiranju nepravilne poravnave navikularne kosti ali osteonekroze. Lateralni rentgenski posnetki ali poševni sagitalni CT navikularne kosti z navikularnim kotom > 45° kažejo na skrajšanje navikularne kosti, kar je znano kot "deformacija upognjenega hrbta". Nizek signal MRI T1, T2 kaže na nekrozo navikularne kosti, vendar MRI nima očitnega pomena pri določanju celjenja zloma.
Indikacije in kontraindikacije:
Nezaraščena navikularna osteohondralna nezrasla kost z ukrivljeno deformacijo hrbta in DISI; MRI kaže ishemično nekrozo navikularne kosti, intraoperativno rahljanje podveze in opazovanje zloma, pri katerem je zlomljen konec navikularne kosti še vedno bela sklerotična kost; neuspeh začetnega klinastega kostnega presadka ali notranje fiksacije z vijaki zahteva veliko strukturno kostno presaditev VGB (> 1 cm3). predoperativne ali intraoperativne ugotovitve osteoartritisa radialnega karpalnega sklepa; če je prišlo do znatne nepravilne zaraščenosti navikularne kosti s kolabirajočo osteoartritisom, je lahko potrebna denervacija zapestja, navikularna osteotomija, kvadrangularna fuzija, proksimalna karpalna osteotomija, popolna karpalna fuzija itd.; nepravilna zaraščena navikularna kost, proksimalna nekroza, vendar z normalno morfologijo navikularne kosti (npr. nepremaknjen zlom navikularne kosti s slabo prekrvavitvijo proksimalnega pola); skrajšanje nepravilne zaraščenosti navikularne kosti brez osteonekroze. (1,2-ICSRA se lahko uporablja kot nadomestek za distalni radialni režnji).
Uporabna anatomija
VBG MFC oskrbujejo številne majhne medkostne trofoblastne žile (povprečje 30, 20–50), pri čemer je najobilnejša prekrvavitev posteriorno inferiorno od medialnega femoralnega kondila (povprečje 6,4), sledi pa anteriorno superiorno (povprečje 4,9) (slika 2). Te trofoblastne žile so oskrbovale predvsem descendentna genikularna arterija (DGA) in/ali superiorna medialna genikularna arterija (SMGA), ki je veja površinske femoralne arterije, iz katere izvirajo tudi artikularne, mišično-kutane in/ali safenske živčne veje. DGA izvira iz površinske femoralne arterije proksimalno od medialne eminence medialnega maleola oziroma na razdalji 13,7 cm proksimalno od artikularne površine (10,5–17,5 cm), stabilnost razvejanja pa je bila v kadaveričnih vzorcih 89 % (slika 3). DGA izvira iz površinske femoralne arterije 13,7 cm (10,5 cm–17,5 cm) proksimalno od medialne maleolusne fisure ali proksimalno od sklepne površine, pri čemer kadaverični vzorec kaže 100-odstotno stabilnost razvejanosti in premer približno 0,78 mm. Zato je sprejemljiva bodisi DGA bodisi SMGA, čeprav je prva zaradi dolžine in premera žile primernejša za golenice.
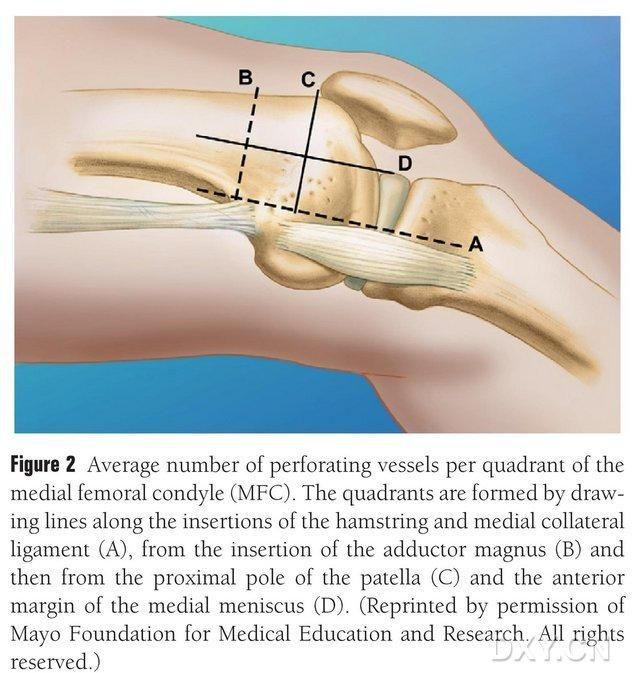
Slika 2. Štirikvadrantna porazdelitev trofoblastnih žil MFC vzdolž vodoravne črte med semitendinosusom in medialnim kolateralnim ligamentom A, linijo velikega trohantra B, linijo superiornega pola pogačice C, linijo sprednjega meniskusa D.
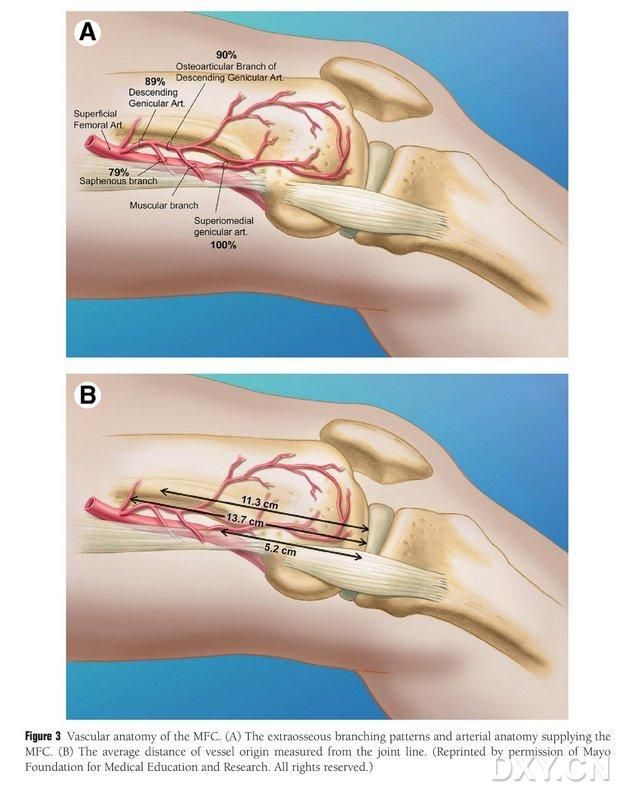
Slika 3. Anatomija žil MFC: (A) Ekstraosealne veje in trofoblastna anatomija žil MFC, (B) Razdalja izhodišč žil od sklepne linije
Kirurški dostop
Pacienta v splošni anesteziji namestimo v ležeči položaj na hrbtu, prizadeti ud pa položimo na mizo za kirurgijo roke. Donorski kostni režnjic se običajno odvzame z ipsilateralnega medialnega femoralnega kondila, tako da se lahko pacient po operaciji premika z berglami. Kontralateralno koleno se lahko izbere tudi, če je bila v preteklosti na isti strani kolena travma ali operacija. Koleno se upogne, kolk se rotira navzven, na zgornje in spodnje okončine pa se namestijo podveze. Kirurški pristop je bil razširjen Russejev pristop, pri čemer se rez začne 8 cm proksimalno od transverzalnega karpalnega kanala in se razteza distalno od radialnega roba tetive radialnega fleksorja zapestja (carpi radialis), nato pa se prepogne pri transverzalnem karpalnem kanalu proti dnu palca in konča na ravni velikega trohantra. Tetivna ovojnica tetive radialnega longissimusa se zareže in tetiva se izvleče ulnarno, navikularna kost pa se razkrije z ostro disekcijo vzdolž lunatnega ligamenta radialnega mišice in ligamenta glave radialnega mišice, pri čemer se previdno ločijo periferna mehka tkiva navikularne kosti, da se omogoči nadaljnja razkritje navikularne kosti (slika 4). Preverite območje nezaraščenega tkiva, kakovost sklepnega hrustanca in stopnjo ishemije navikularne kosti. Po sprostitvi podveze opazujte proksimalni pol navikularne kosti glede točkovnih krvavitev, da ugotovite, ali gre za ishemično nekrozo. Če navikularna nekroza ni povezana z radialnim karpalnim ali interkarpalnim artritisom, se lahko uporabi MFC VGB.
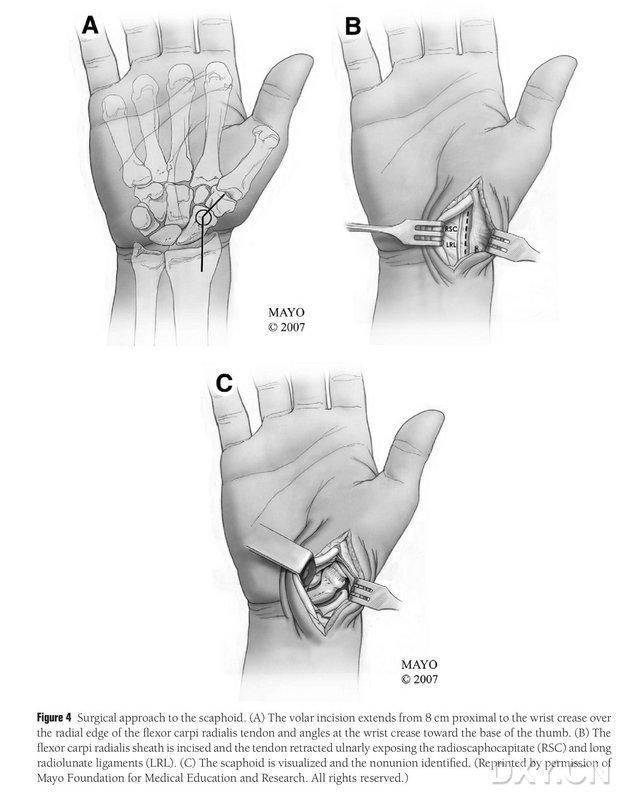
Slika 4. Kirurški pristop k navikularni kosti: (A) Rez se začne 8 cm proksimalno od transverzalnega karpalnega kanala in podaljša radialni rob tetive radialnega upogibalca zapestja do distalnega dela reza, ki je pri transverzalnem karpalnem kanalu prepognjen proti dnu palca. (B) Zarežemo tetivno ovojnico tetive radialnega longissimusa in jo potegnemo ulnarno, navikularna kost pa se razkrije z ostro disekcijo vzdolž lunatnega ligamenta radialne kosti in ligamenta glave radialne navikularne kosti. (C) Določimo območje prekinitve kostne kontinuitete navikularne kosti.
Proksimalno od linije kolenskega sklepa se vzdolž zadnjega roba medialne femoralne mišice naredi 15–20 cm dolg rez, mišica pa se umakne anteriorno, da se razkrije prekrvavitev medialne stegnenice (MFC) (slika 5). Krvavitev MFC običajno zagotavljajo sklepne veje DGA in SMGA, običajno skozi večjo sklepno vejo DGA in ustrezno spremljajočo veno. Vaskularni pedikel se sprosti proksimalno, pri čemer se pazi, da se zaščiti periost in trofoblastne žile na površini kosti.
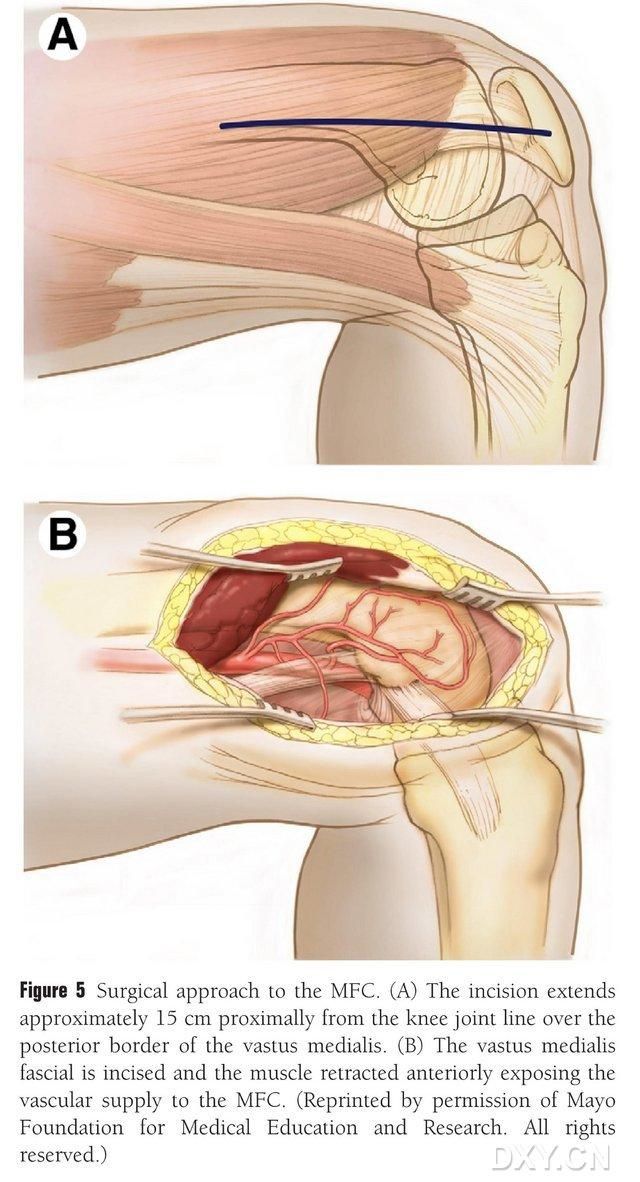
Slika 5. Kirurški dostop do MFC: (A) Proksimalno vzdolž zadnjega roba medialne femoralne mišice od linije kolenskega sklepa se naredi 15–20 cm dolg rez. (B) Mišica se umakne spredaj, da se odkrije prekrvavitev MFC.
Priprava navikularne kosti
Deformacijo navikularne DISI kosti je treba popraviti in območje osteohondralnega kostnega presadka pripraviti pred implantacijo tako, da se zapestje pod fluoroskopijo upogne, da se obnovi normalen radialni lunatni kot (slika 6). Kirschnerjev zatič dolžine približno 1,5 mm se perkutano izvrta od hrbtne do metakarpalne strani, da se fiksira radialni lunatni sklep, navikularna slabo zaraščena reža pa se razkrije, ko se zapestje zravna. Prostor zloma je bil očiščen mehkega tkiva in dodatno podprt z razpiralnikom plošč. Za sploščitev kosti in zagotovitev, da je loputa vsadka bolj podobna pravokotni strukturi kot klinu, se uporabi majhna recipročna žaga, ki zagotavlja, da je navikularna reža na palmarni strani bolj podobna pravokotni strukturi kot klinu, kar zahteva, da se navikularna reža obravnava s širšo režo na palmarni strani kot na hrbtni strani. Po odprtju reže se napaka izmeri v treh dimenzijah, da se določi obseg kostnega presadka, ki je običajno dolg 10–12 mm na vseh straneh presadka.
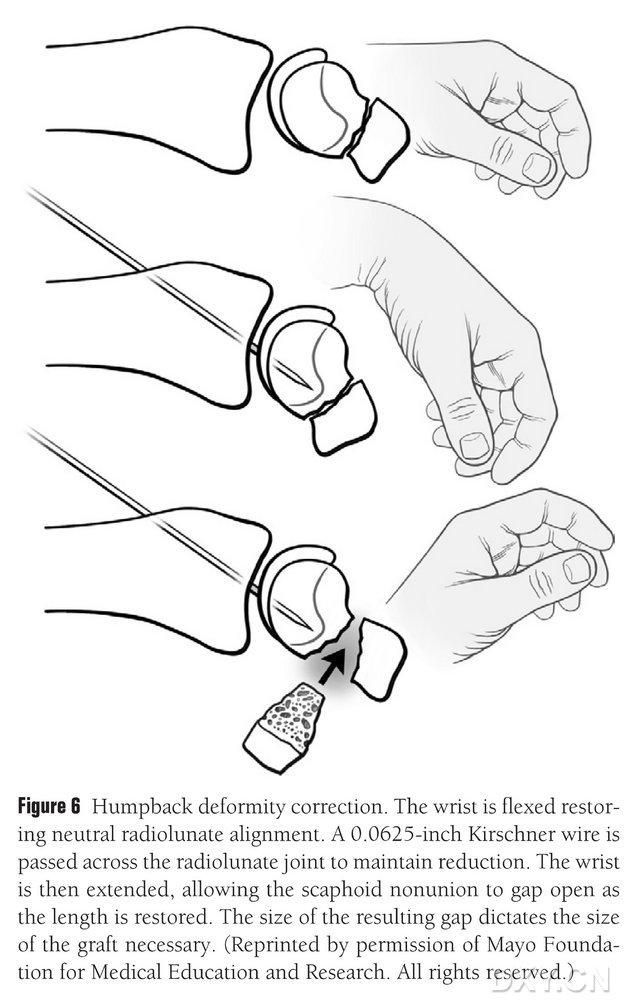
Slika 6. Korekcija ukrivljene deformacije navikularne kosti s fluoroskopsko fleksijo zapestja za vzpostavitev normalne radialno-lunarne poravnave. Kirschnerjev zatič dolžine približno 1,5 mm se perkutano izvrta od hrbtne do metakarpalne kosti, da se fiksira radialni lunatni sklep, s čimer se izpostavi navikularna slabo zaraščena špranja in se obnovi normalna višina navikularne kosti, ko je zapestje zravnano, pri čemer velikost špranje napoveduje velikost lopute, ki jo bo treba prestreči.
Osteotomija
Za območje ekstrakcije kosti se izbere vaskularizirano območje medialnega femoralnega kondila, območje ekstrakcije kosti pa se ustrezno označi. Pazite, da ne poškodujete medialnega kolateralnega ligamenta. Pokostnica se zareže in z recipročno žago se izreže pravokotni kostni loputa ustrezne velikosti za želeni loputo, pri čemer se vzdolž ene strani pod kotom 45° odreže drugi kostni blok, da se zagotovi celovitost lopute (slika 7). 7). Paziti je treba, da se pokostnica, kortikalna kost in spongiozna kost lopute ne ločijo. Za opazovanje pretoka krvi skozi loputo je treba sprostiti podvezo spodnjih okončin, žilni pedikel pa se mora proksimalno sprostiti vsaj 6 cm, da se omogoči kasnejša žilna anastomoza. Po potrebi se lahko znotraj femoralnega kondila nadaljuje majhna količina spongiozne kosti. Defekt femoralnega kondila se zapolni z nadomestkom kostnega presadka, rez pa se drenira in zapre plast za plastjo.
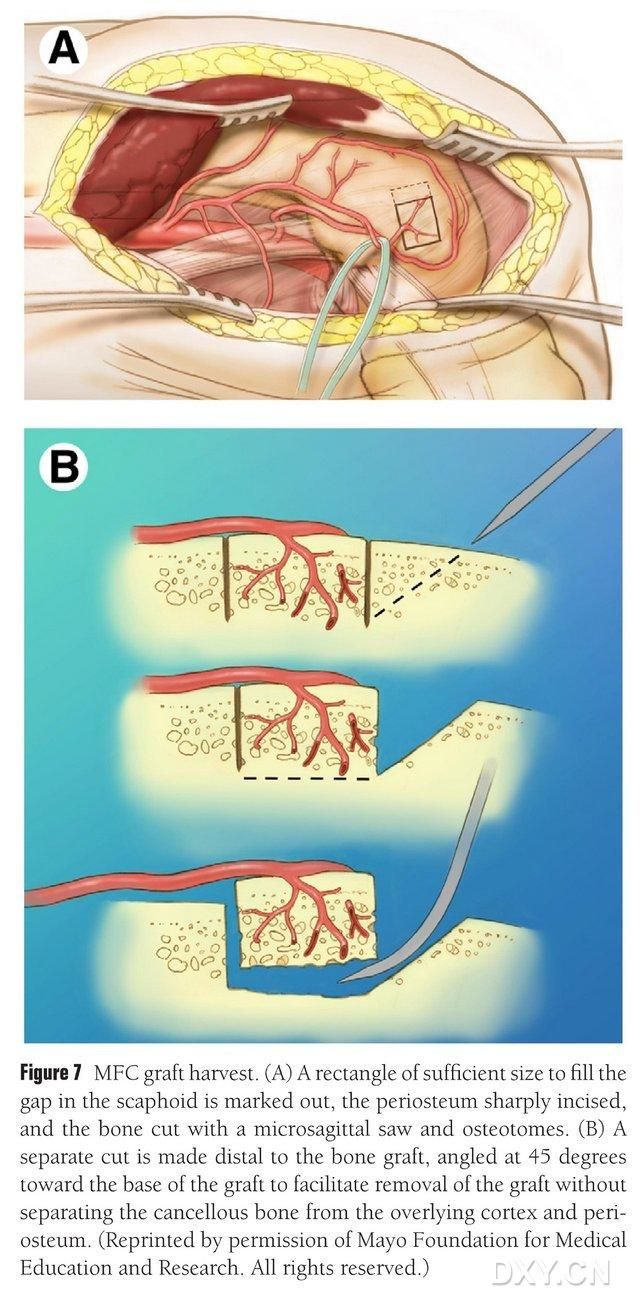
Slika 7. Odstranitev kostnega lopute MFC. (A) Označi se območje osteotomije, ki zadostuje za zapolnitev navikularnega prostora, zareže se periost in z recipročno žago se izreže pravokotna kostna loputa ustrezne velikosti za želeno loputo. (B) Drugi kos kosti se odreže vzdolž ene strani pod kotom 45°, da se zagotovi celovitost lopute.
Vstavitev in fiksacija lopute
Kostni loputo se obreže v ustrezno obliko, pri čemer se pazi, da se ne stisne žilni pedikel ali da se ne odstrani periosteum. Loputo se nežno vstavi v območje defekta navikularne kosti, pri čemer se izognemo perkusiji, in fiksira z votlimi navikularnimi vijaki. Pazimo, da je palmarni rob vsajenega kostnega bloka poravnan s palmarnim robom navikularne kosti ali da je rahlo pritisnjen, da se prepreči utesnitev. Izvedena je bila fluoroskopija za potrditev morfologije navikularne kosti, linije sile in položaja vijakov. Anastomoziramo arterijo žilnega lopute z radialno arterijo od konca do konca in vensko konico z veno spremljevalko radialne arterije od konca do konca (slika 8). Sklepna kapsula se popravi, vendar se žilni pedikel izognemo.
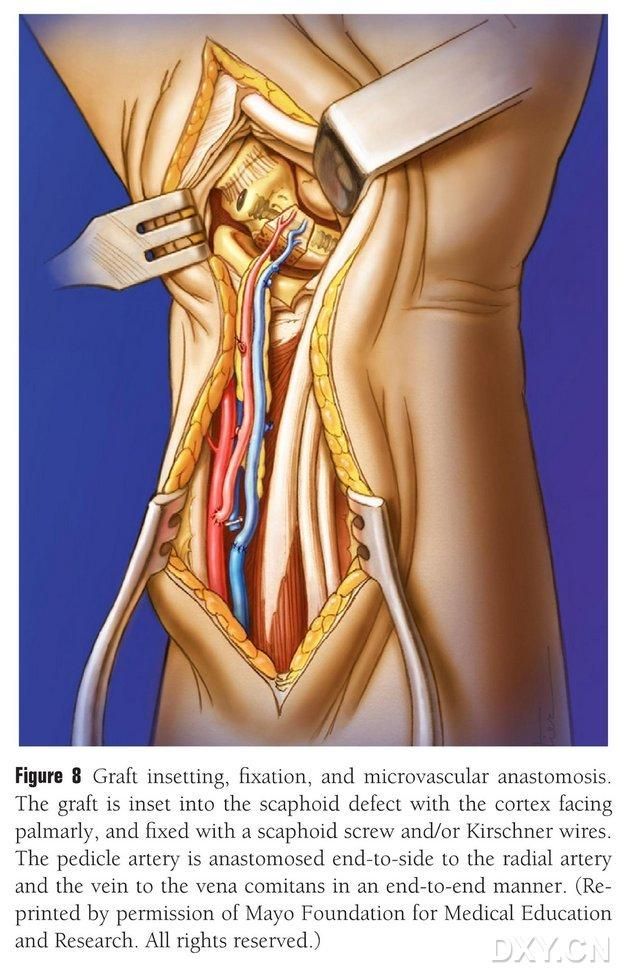
Slika 8. Vstavitev, fiksacija in žilna anastomoza kostnega lopute. Kostni loputo se nežno vstavi v območje defekta navikularne kosti in fiksira z votlimi navikularnimi vijaki ali Kirschnerjevimi zatiči. Pazimo, da je metakarpalni rob vsajenega kostnega bloka poravnan z metakarpalnim robom navikularne kosti ali rahlo pritisnjen, da se prepreči utesnitev. Anastomoza arterije žilnega lopute z radialno arterijo je bila izvedena od konca do konca, konica vene z veno spremljevalko radialne arterije pa od konca do konca.
Pooperativna rehabilitacija
Peroralni aspirin 325 mg na dan (1 mesec), dovoljeno je pooperativno nošenje teže na prizadetem udu, zaviranje s kolenom lahko zmanjša nelagodje bolnika, odvisno od bolnikove sposobnosti gibanja ob pravem času. Kontralateralna podpora ene bergle lahko zmanjša bolečino, vendar dolgotrajna podpora bergel ni potrebna. Šivi so bili odstranjeni 2 tedna po operaciji, Muensterjeva ali dolga mavčna obloga od roke do palca pa je bila nameščena 3 tedne. Po tem se kratka mavčna obloga od roke do palca uporablja, dokler se zlom ne zaceli. Rentgensko slikanje se opravi v intervalih od 3 do 6 tednov, celjenje zloma pa se potrdi s CT. Nato je treba postopoma začeti z aktivnimi in pasivnimi fleksijskimi in ekstenzijskimi aktivnostmi, intenzivnost in pogostost vadbe pa je treba postopoma povečevati.
Večji zapleti
Glavni zapleti kolenskega sklepa vključujejo bolečino v kolenu ali poškodbo živca. Bolečina v kolenu se je večinoma pojavila v 6 tednih po operaciji, pri čemer ni bilo ugotovljene izgube senzorike ali bolečega nevroma zaradi poškodbe safenskega živca. Glavni zapleti zapestja so vključevali refraktarno nezaraščeno kost, bolečino, okorelost sklepa, šibkost, progresivno osteoartritis radialnega zapestja ali interkarpalnih kosti, poročali pa so tudi o tveganju za periostalno heterotopno osifikacijo.
Brezplačna presaditev kosti z vaskularizacijo medialnega femoralnega kondila pri nezaraščenih skafoidnih kosteh z avaskularno nekrozo proksimalnega pola in kolapsom karpalnega sklepa
Čas objave: 28. maj 2024










